外科肝・胆・膵疾患と治療について
肝がん(肝臓がん)について
肝がんは、肝臓自体から発生した原発性肝がんと、他のがんから肝臓に転移した転移性肝がん(=転移性肝腫瘍)に分けられます。
原発性肝がんは、発生の由来から肝細胞がんと肝内胆管がん(=胆管細胞がん)に大別されます。
ここでは、原発性肝がんの中でも圧倒的に頻度の高い肝細胞がんについて述べていきます。
頻度
肝細胞がんが約93%、肝内胆管がんが約5%、その他が約2%とされています。
原因・リスク
肝炎ウイルス(B型肝炎、C型肝炎)やアルコール多飲が主な原因として多くみられますが、近年では肥満や糖尿病などの代謝異常を背景とした代謝異常関連脂肪肝炎(MASH)からの発がんも増加しています。
米国の研究では、肥満のある方では、男性で約4.5倍、女性で約1.7倍、肝がんのリスクが高くなると報告されています。
そのため、肝炎ウイルス陽性やアルコール多飲がない方でも、定期的な腹部超音波検査などの検診は重要です。
発がんについて
上記の原因があっても、すぐに発がんするわけではありません。多くの場合、数年から10数年の経過で、慢性肝炎、肝硬変へと肝臓全体が発がんしやすい状態に変化した後に肝がんが発生します。
そのため、がん発見時に病変が1個とは限らず、複数個認められることや、治療後に全く別の部位に新たながんが発生することもあります。
よって、病変部以外も含めた詳しい検索と、治療後も長期的な経過フォローが大切です。
早期発見のために
初期診断として最も有用な検査は腹部超音波検査です。疑わしい所見がある場合には、CTやMRIなどによる精密検査を行っていきます。
早期発見のためには、すべての方に一律に対応するのではなく、発がんリスクに応じたきめ細やかな管理が重要であると考えています。当院では、それぞれのリスクを評価し、個々に合わせた診療を心がけています。
治療
肝細胞がんの治療には、手術、ラジオ波凝固療法(RFA)、エタノール注入療法(PEIT)、化学療法、動注療法、経カテーテル的動脈塞栓療法(TAE)、放射線治療、肝移植など、さまざまな方法があります。
一般的には、腫瘍の大きさや個数、肝機能の状態をもとに、治療方針の大枠が決定されます。
しかし実際には、これらの要素に加えて、患者さまの年齢や全身状態、腫瘍の部位、治療に伴うリスク、さらには患者さまご本人の希望なども考慮し、総合的に治療方針を決定しています。
当院では、手術、肝動脈化学塞栓術(TACE)、化学療法の3つを主軸とし、それぞれの治療法の特性を踏まえたうえで、患者さまに最も適した治療を選択しています。
肝動脈化学塞栓術(TACE)は、カテーテルを用いて腫瘍に栄養を送る動脈に抗がん剤を投与し、同時に血流を遮断することで腫瘍の増殖を抑える治療法です。肝機能を温存しながら治療が行える点が特長で、手術が困難な症例や、多発する肝細胞がんに対して重要な治療選択肢となります。
特に現在、治療法の選択において意見が分かれることが多いのが、腫瘍径3cm以下、かつ腫瘍個数3個以下の肝細胞がんです。ガイドライン上は、外科的切除とラジオ波凝固療法のいずれも選択可能とされていますが、それぞれに長所と短所があり、治療の考え方や手技は大きく異なります。そのため、単純に優劣を付けることはできません。
当院では、肝機能や全身状態、年齢、腫瘍の位置、周辺血管や臓器との関係などを多角的に評価し、患者さまのご希望も踏まえたうえで、一人ひとりに最適な治療方針を決定するよう努めています。
膵がん(膵臓がん)について
膵がんは自覚症状に乏しく、さらに浸潤傾向が強いため、発見時には周辺組織への高度な浸潤や、肝臓などへの遠隔転移、腹膜転移を伴い、根治的切除が困難なことも少なくありません。
膵がんは他の消化器がんと比較しても予後が厳しいがんですが、手術は唯一の根治的治療法であり、少しでも早期に発見し切除することを目標としています。
自覚症状
がんが膵頭部にある場合は、黄疸、背部痛、上腹部痛などがみられます。
膵体尾部の場合は背部痛や上腹部痛が主で、黄疸は認めません。
発がんリスク
糖尿病、膵がんの家族歴、肥満、喫煙、膵管内乳頭粘液性腫瘍(IPMN)などが挙げられます。
早期発見のために
血液検査のみで膵がんを早期に発見することは困難です。
腹部超音波検査は初期検査として最も推奨されますが、検診としての膵がん検出率は必ずしも高くはありません。
しかし、主膵管拡張やのう胞などの間接所見にも注意を払い、これらが認められた場合には、CT、内視鏡的逆行性胆管膵管造影(ERCP)、PETなどの精密検査や、腹部超音波検査の再検を行い、可能な限り早期発見に努めています。
また、発がんリスクのある方については、よりきめ細やかな管理が重要と考え、それぞれのリスクを評価しながら個別の診療を行っています。
治療
膵頭部がんでは膵頭十二指腸切除術、膵体尾部がんでは膵体尾部切除術を行います。 門脈への浸潤がある場合には、門脈合併切除を行うこともあります。
発見時に高度進行例が多いがんですが、手術が治療の中心であり、手術の可能性について最大限追求します。膵頭十二指腸切除術は腹部手術の中でも比較的大きな手術の一つですが、腫瘍を確実に切除し、合併症の少ない、安全な手術を心がけています。
一方で、上腸間膜動脈や総肝動脈への浸潤、肝転移、腹膜転移が明らかな場合など、根治的切除が困難な場合には、化学療法を主体とした治療を提案します。
切除が困難な場合でも、黄疸に対する胆道ステント挿入、消化管通過障害改善のためのバイパス手術、疼痛コントロールなどの緩和治療を、患者さまの状態をみながら行っています。
当科では、担当医が診断から治療まですべてに責任と主体性を持って対応し、安心して受診していただけるよう努めています。
胆管がん(胆道がん)について
胆道がんは発生部位により、肝内胆管がん、肝門部胆管がん、上部胆管がん、中部胆管がん、下部胆管がん、乳頭部がん、胆嚢がんなどに分類されます。
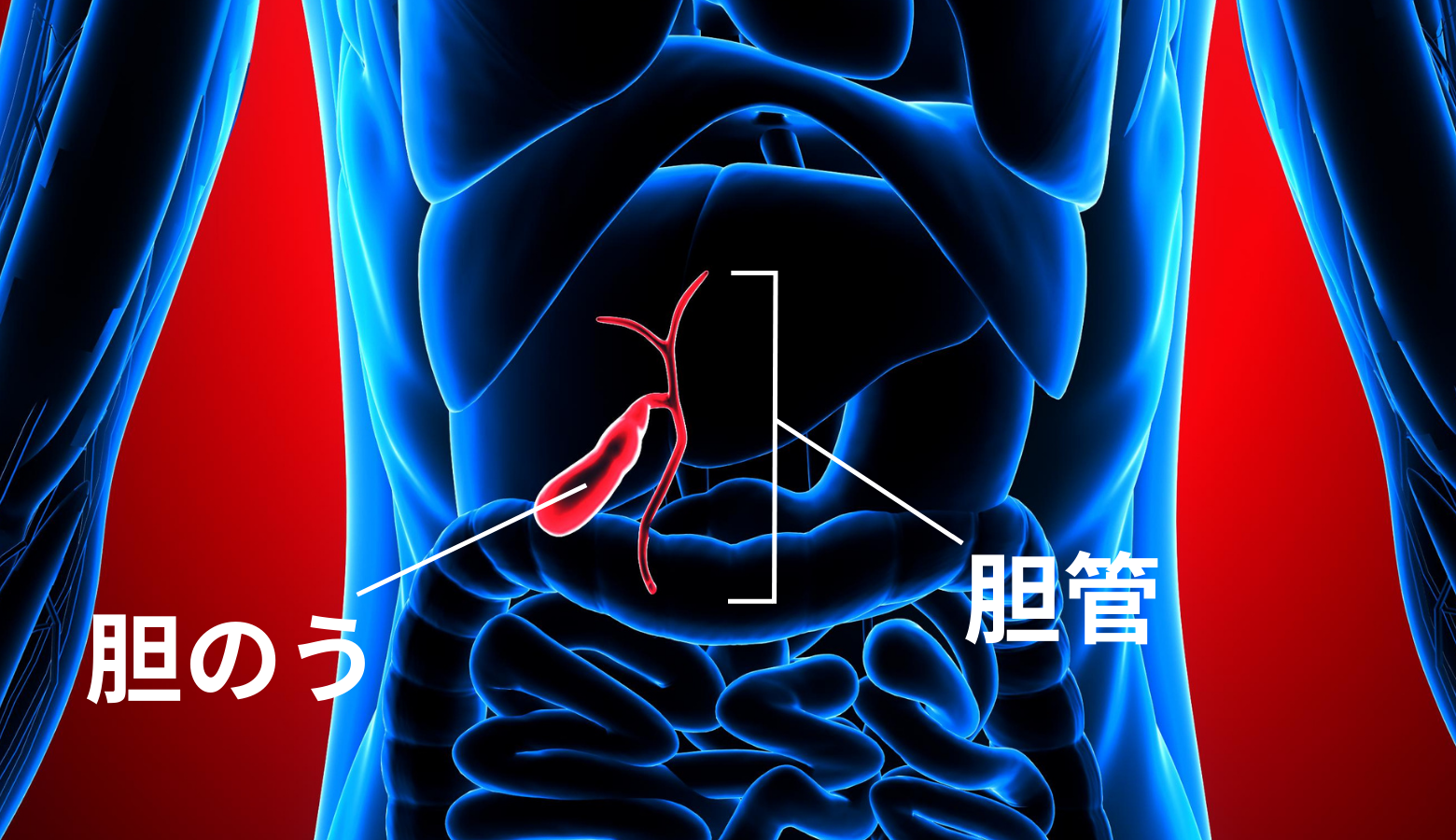
症状
最も多い症状は黄疸です。これは、胆汁の通り道である胆管(胆道)ががんにより閉塞されるために起こり、特に閉塞性黄疸と呼ばれます。
診断
閉塞性黄疸を認めた場合には、腹部超音波検査や腹部CTなどで閉塞部位や原因を評価します。さらに原因精査のため、内視鏡的逆行性胆管膵管造影(ERCP)を行います。
治療
黄疸を放置すると肝不全をきたすため、まず黄疸の治療(減黄)が必要です。内視鏡を用いた胆管ドレナージ(ENBD、ERBD)や、体表から直接胆管を穿刺する経皮的胆道ドレナージ(PTCD、PTBD)を行います。
その後、CTやERCPを詳細に評価し、がんの部位や範囲に応じて、胆管を含めた肝切除、膵頭十二指腸切除、肝膵頭十二指腸切除などの手術を選択します。肝転移や腹膜転移などにより手術適応の無い場合には、化学療法を提案します。
切除が困難な場合でも、胆道ステントの挿入、消化管通過障害改善のためのバイパス手術、疼痛コントロールなどの緩和治療を、状態に応じて行っています。
当科では、担当医が診断から治療まで一貫して対応し、安心して受診いただけるよう努めています。
-
転移性肝がん(転移性肝腫瘍)について
転移性肝がんとは、他臓器に発生したがんが肝臓に転移した病変を指します。
治療
最も多いのは大腸がんからの肝転移です。大腸がん肝転移は、切除により根治を目指すことが可能であり、適応がある症例では積極的に手術を検討しています。
手術適応は以下の条件を満たす場合です。- 全身状態が良好で耐術可能
- 大腸原発巣が制御可能
- 肝転移巣が遺残なく切除可能
- 肝臓以外の臓器転移がない、または制御可能
- 肝切除後に十分な残肝機能が保たれる
高度進行例ですぐの手術が困難な場合でも、化学療法を併用することで切除可能となることがあります。
なお、ラジオ波凝固療法については、肝転移に対する有効性が現時点では確立されていないため、通常は行ってはいません。胃がんからの肝転移は、大腸がんとは異なり切除の有効性が確立されていません。そのため化学療法が選択されることが多いですが、転移個数が少ない場合や片葉に限局している場合などでは、切除の有効性を示す報告もあり、状況に応じて手術を検討しています。
-
良性胆のう・胆管疾患について
胆石症や胆のう炎などの良性疾患にも対応しています。
治療
これらの疾患は、症状や病状によっては経過観察を行う場合もありますが、根本的な治療としては手術が必要となります。
当院では、手術適応となった症例の95%以上に対して、低侵襲な腹腔鏡下胆のう摘出術を行っています。
