放射線科
放射線科のご案内
医療需要の多様化、高度化に対応し適切な医療を提供するために、高度医療設備を導入し、また部内の勉強会を行い自己の研鑽に努めています。
一般撮影検査
単純X線撮影
単純撮影は、X線を利用して胸部・腹部・骨等の撮影を行います。肺の状態や、腸のガス像、骨折の有無などを調べます。経静脈的尿道造影(Drip Infusion Pyelography:DIP) 経静脈的胆道造影(Drip Infusion Cholangigraphy:DIC) 検査前にCTと同様な問診票・同意書の記入をお願いします。
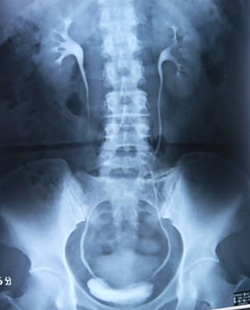
DIPとはどんな検査?
検査目的 ・造影剤を上肢静脈に注射をし、経時的に撮影を行い、 腎臓・尿管・膀胱の形態を調べる検査です。
- 尿の通り道に結石が無いか見ます。
- 腎臓の機能評価・尿路に狭窄、拡張、屈曲など無いか確認します。
検査時間
- 20分程度です。単純撮影→造影剤点滴→造影撮影(経時的)
検査方法・手順
- 点滴前にKUB(腎臓、尿管、膀胱)の単純撮影をします。
- 造影剤を静脈(おもに上肢)に点滴し、100mlを5分位で注入します。
- 点滴開始後5分、10分、15分と仰臥位のまま撮影し 最後に排尿をしていただき立位で撮影して終了となります。
注意事項
- 造影剤による副作用が稀に出ます。(発疹、かゆみ、吐き気など) 大抵の場合点滴直後に発症します。
- 造影剤は尿と一緒に出ますので、終了後は水分をお取りください。
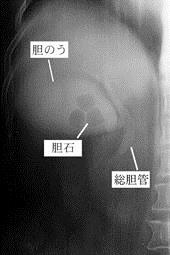
DICとはどんな検査?
検査目的 ・肝臓で生成された胆汁が胆のう、胆管から十二指腸に排泄しますが、 その性質を持つ造影剤を使用して胆汁分泌能の評価などをします。
- 総胆管や胆のう内に結石が無いか見ます。
- 肝外胆管、胆のうの形態を評価します。なお結石が胆のう管や総胆管に詰まった時などは評価できない事があります。
検査方法、手技
- 点滴前に単純撮影をします。(以降同一部位で撮影できる様マークを付けます)
- 造影剤を上肢静脈より40分以上かけて点滴します。
- 点滴終了後15分、30分、60分後に最初と同じ体位で撮影します。
- CT撮影して終了となります。
注意事項
- 検査当日は検査終了まで絶食です。(胆のうが収縮してしまい検査ができません。)
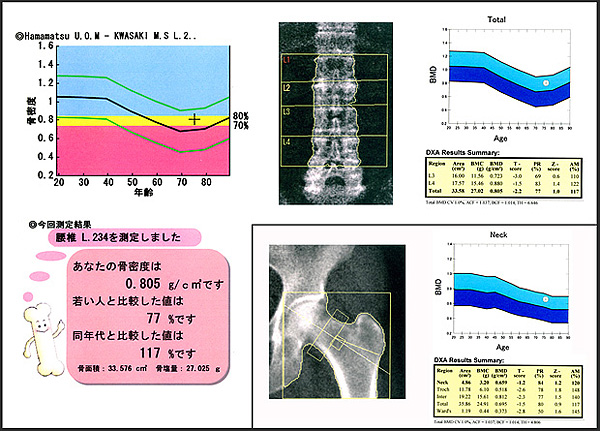
X線骨密度測定装置
骨密度検査とは?
- 骨に含まれるミネラル、すなわちカルシウムの量を測定する検査です。
- 当院ではおもに腰椎と大腿骨頚部で検査を行います。
- 測定時間は10~15分位です。
- 仰臥位で寝ているだけなので苦痛は少ないです。
- 骨密度に着目しX線の透過率を数値化することで骨量の減少を早期に発見し骨粗しょう症の適切な予防や治療を行うことを目的としています。
- X線の被ばく線量は、胸部X線撮影の約10分の1程度とごくわずかです。
CT検査
CT検査とは
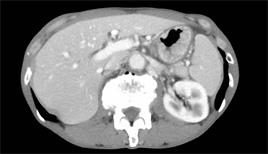
CT検査は放射線を利用し 患者さんの体の輪切り画像を取得することにより、 通常目に見えない体の内部の情報を得る検査です。
当院のCT装置
当院では64列CT2台のCT装置を保有しており、 検査内容により使い分けをしています。
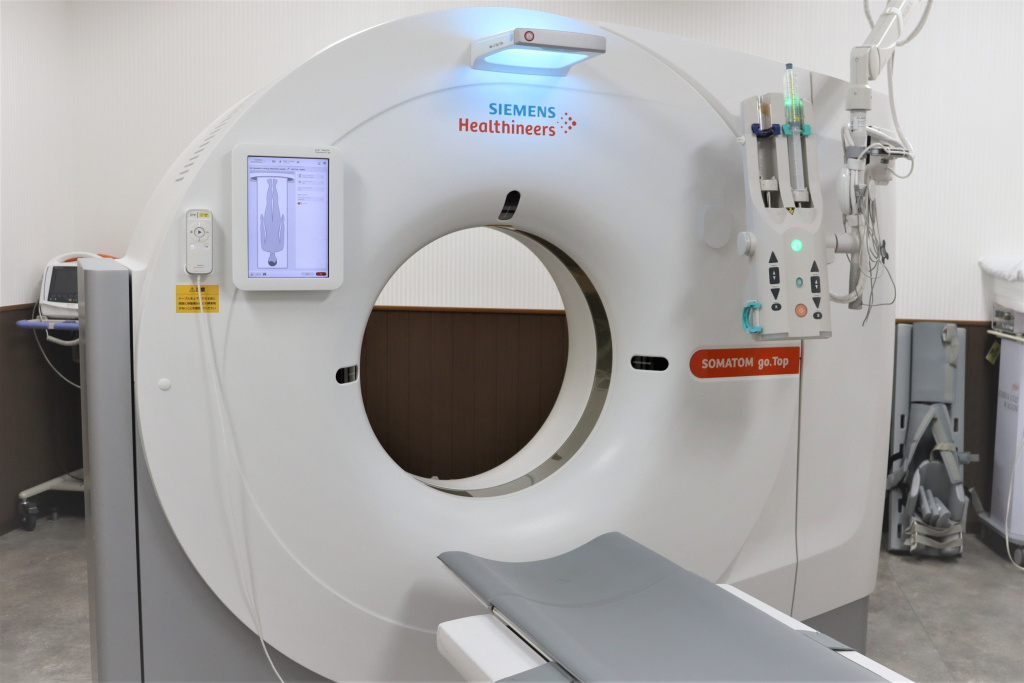
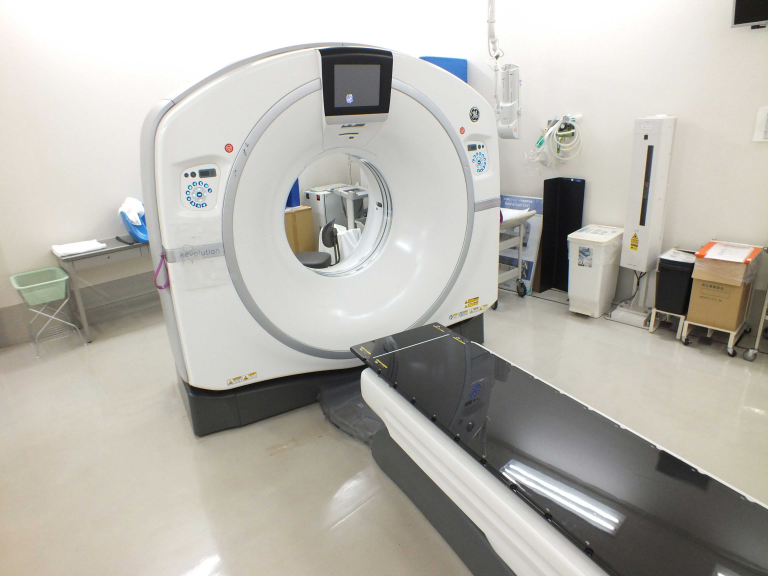
64列CT装置 全身用コンピューター断層撮影装置 GEヘルスケアジャパン社製
Revolution EVO
検査の流れ
- 問診票・同意書の記入
検査前に、体重や造影剤副作用歴の有無・処方薬の内容等を教えていただく問診票と、 造影検査に対する同意書の記載をお願いしています(造影剤使用時のみ)。 - 更衣
撮影部位に金属が無いよう、下着の金具等があれば 必要に応じてお着替えをお願致します。 - 検査
寝台に寝ていただき、撮影を行います。腰が曲がっている患者さんには、寝やすいよう膝の下に入れる枕をご用意しています。また検査によって途中に造影剤の注射があります。特殊な検査でなければ、注射の時間にもよりますが5分~15分程度で検査は済みます。 - 検査終了
検査終了後、造影注射を行った患者さんは一定時間(10分程度)待機していただき、 具合を確認いたします。体調に変化がなければ書類をお返しし終了です。
注意事項
金属
撮影範囲にある外せる金属は検査前に外していただきます。
頭部:ヘアピン、ウィック 等
頚部:ピアス、入れ歯 ネックレス 等
胸部:ブラジャー、装飾つき洋服 等
腹部:ファスナーつきズボン、財布、携帯 等
ただし、撮影範囲内にない金属やプラスチック製のボタン等は外す必要はありません。また、体内金属や差し歯など外すことが不可能なものに関しても同様です。不明な点があれば検査前、スタッフにお問い合わせください。
お食事
外来にて指示を受けた患者さんは、
検査前のお食事をとらず検査を行っていただきます。食物により胃や大腸が画像上見にくくなるのと、万が一、造影剤副作用による嘔吐を起こした場合、嘔吐物により気管支が詰まるのを避けるためです。午前中検査の方はご朝食を、午後検査の方は昼食を控えてください。ただし水分はとっていただいて構いません。誤って、食事をとってしまった方はスタッフにお申し出ください。場合により検査時間を調節させていただきます。
尿ため
病気によっては膀胱に尿を貯めた状態で検査をする場合があります(特に泌尿器科におかかりの方)。外来で指示があれば、直前の排尿は極力お控えいただいた方が検査にスムーズにはいれます。指示がなくとも場合によってはお時間をいただき尿をためていただく場合も稀にありますのでご了承ください。
特殊な検査
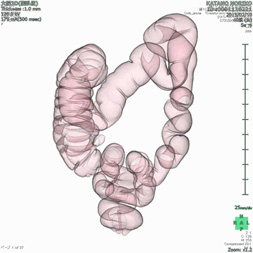
大腸CT検査
大腸内を観察する検査です。この検査により、肛門~大腸にかけての観察を行います。検査前日から検査食・下剤等の簡単な処置等をご自宅にて行っていただきます。検査は肛門から通し入れた管よりガスを入れて、腸管がガスで満たされた状態で撮影を行います。途中体位を変えていただいたり、息止めをしていただき、個人差はありますが大体30分前後にて検査全体が終了になります。
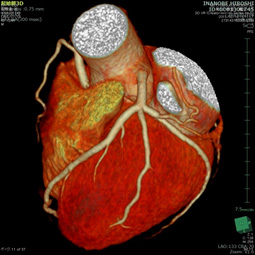
心臓CT検査
心臓疾患を観察する検査です。心臓を栄養する血管が細い場合などの疾患は、この検査にて観察します。検査当日、心臓の動きを落ち着かせる点滴を時間をかけて行い、検査室にて心電図等の準備をしてから撮影になります。点滴や心電図、造影剤の注射など準備に時間を要しますが、撮影検査自体は息止めをお願いしながら15分前後で終わります。
検査に携わるスタッフ
- 診療放射線技師(CT認定技師)
- 放射線科所属看護師
- 医療事務
MRI検査
MRI検査とは
MRI(Magnetic Resonanse Imaging;磁気共鳴画像)検査とは、X線撮影やCT検査のようにX線を使うことなく、その代わりに強い磁石と電波を使い体内の状態を断面像として描写する検査です。体内の水素原子が持つ弱い磁気を、強力な磁場でゆさぶり、原子の状態を画像にします。検査概要として、患者さんには寝台に基本的に仰向けに寝ていただいた状態で磁石の埋め込まれた大きなトンネルの中に入ってもらい、FMラジオに用いられる電波を身体に当てることによって、体の中から放出される信号を受け取り、コンピューターで計算することで、体内の様子を画像として表します。体内の様々な異常を発見することができますが、特に脳や脊髄、前立腺や卵巣等の下腹部、関節、四肢などの異常に関しては、圧倒的な検査能力を持っています。
なぜ検査中、MRI装置から音がするの?
検査中に聞こえる雑音の主原因は、撮影する写真の厚み及び位置関係等を決定する為に必要とする傾斜磁場コイルに、電源をON-OFF繰り返しかけることにより、コイルが伸縮する時に出る音です。
当院のMRI装置(磁気共鳴画像診断装置)
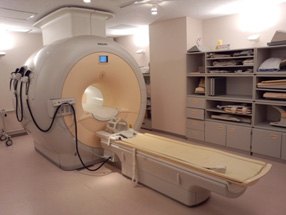
PHILIPS社製 Achieva 1.5T Nova Dual
PHILIPS社製 Ingenia 3.0T
当院は 1.5T(テスラ) と 3.0T(テスラ)2台のMRI装置を運用しており、 各診療科からの画像診断の依頼に対応しています。以下、MRI画像の一部を提示します。
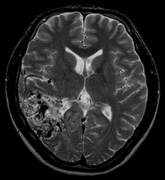 脳
脳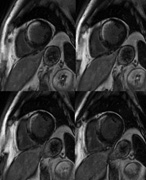 心臓
心臓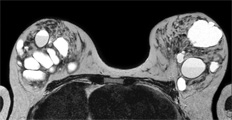 乳腺
乳腺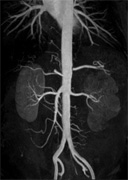 腹部血管
腹部血管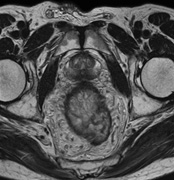 前立腺
前立腺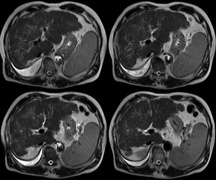 肝臓
肝臓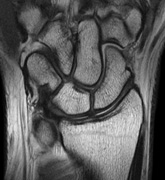 手関節
手関節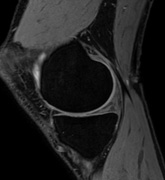 膝関節
膝関節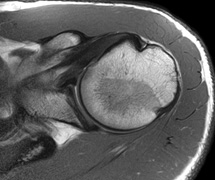 肩関節
肩関節
MRI検査の注意事項
次のような方は検査を受けられないことがあります。必ずスタッフに申し出てください。
- 心臓ペースメーカーを埋め込んでいる方
- 人工内耳、人工中耳の方
- 血管へのステント挿入手術を8週間以内に受けられた方
- 古い人工心臓弁の手術を受けられている方(※1)
- 眼に微細な金属片が入っている(または入っていると疑わしい方)
- チタン製以外の脳動脈瘤クリップが入っている方(※1)
- 金属の義眼底の方(※1)
- 人工関節や骨折によりボルト固定がされたままの方(※1)
- アートメイク・タトゥー・ 躯幹全体に入墨のある方
- 妊娠3ヶ月以内(または妊娠が疑わしい方)(※2)
- 避妊リングを体内に入れている方(※3)
- 閉所恐怖症や発汗障害(体温調整のできない方)である方
(※1)手術により体内に人工物がある場合には、各診療科にて検査予約時に主治医に申し出てください。また、手術を受けた医療機関にその材質およびMRI検査を受けることが可能か確認していただく必要があります。手術を受けられた医療機関、製造メーカーなどがわからず材質が確認できない場合は検査を受けていただけない事があります。
(※2)妊娠3ヶ月以内(または妊娠が疑わしい方)についてはMRIの胎児への安全性が確立されていないことから原則として当院ではMRI検査を実施していません。
(※3)検査部位に近い場合、画像に影響がでることがありますのでご相談ください。
化粧品・カラーコンタクト・金属について
化粧品について
化粧品には、磁性体が含まれているもの(マスカラ・アイライン・アイブロウ・アイシャドウ 等)があり、検査画像に影響があるだけでなく目の粘膜等を傷つけたり、火傷をする恐れがあるので、できれば付けずに来院してください。頭部、特に眼の周辺の検査の場合に、お化粧を落としていただくことがあります。
カラーコンタクトレンズについて
瞳の色を変える目的で使用されるカラーコンタクトレンズは、材質に金属が使われている場合がありますので、はずしてご来院いただくか、検査の前にはずしていただきます。
金属について
金属(磁石に付くもの)を身に着けていると、画像が乱れて検査に支障をきたすだけでなく、MRI装置に金属が磁力で引っ張られて飛んだり、装置に吸着するので大変危険です。また、下着で金属のワイヤーが入っているブラジャーやボディスーツ等は着用していただくことはできません。
検査中の注意事項について
- 検査時間は20分~1時間です。(検査部位によって異なります。)
- 検査中は体を動かさないでください。(画像がブレてしまい診断できない事があります。)
- 検査中に異常を感じた場合には、連絡ブザーを握ってください。
- 検査中も検査室スタッフとマイクを通して会話ができます。
- 検査中は工事現場のような音(ブーブーという音など)がしますが、機械の音ですのでご安心ください。
着替えについて
基本的には検査は検査着に着替えて受けていただきますが、下着、靴下等の金属の付いていない物は脱がずにその上から検査着を着ていただきます。ただし、検査部位によっては金属の付いていない物でも脱いでいただく場合があります。(詳しくは検査当日、検査室にて説明させていただきます。)
以下のものは検査室へ持ち込み厳禁です。ご注意ください。
入れ歯(義歯)などをお使いの患者さんは、検査時に外していただく場合がございますので、ケースをご持参ください。

クレジットカード・テレホンカード・定期券などは、MRI装置から発生している磁気のために使えなくなってしまいます。検査室には絶対に持ち込まないでください。
検査前の飲食の制限について
検査の内容によっては造影剤という薬剤を使ってきれいな画像を撮影する必要があります。造影剤には静脈注射・点滴あるいは内服により使用する物があります。また2種類の造影剤を併用することもありますので、スタッフの指示に従ってください。なお気管支喘息の方は造影できないことがありますので、申し出てください。
| 検査種類 | 食事・飲水制限 |
|---|---|
| 単純MRI検査 (上・下腹部・骨盤部以外) |
食事・飲水制限なし |
| 単純MRI検査 (上・下腹部・骨盤部) |
検査4時間前から絶食。水・お茶なら検査前まで飲水可能。膀胱の検査時は検査予定時間の30分前より 排尿しないでください。 |
| MRCP(胆嚢・胆管・膵臓)検査 (上腹部MRI+MRCP) |
検査4時間前から絶食。2時間前から絶飲。 |
| 造影MRI検査 (部位に関わらず) |
検査4時間前から絶食。 |
お薬について
常用薬を飲んでいらっしゃる患者さんは、主治医の指示に従ってください。検査終了後
検査終了後、安静などの必要はありません。
- 食事・入浴など、日常生活は普段通りで結構です。
- 造影剤を使用された方で、検査後気分が悪くなった場合はすぐ連絡してください。(過敏症の可能性がありますので、処置が必要な場合もあります。)
- 検査の結果は専門医が診断いたします。
- 結果の説明は主治医の先生がいたします。指定された日時に来院してください。
透視造影検査
透視造影検査とは
X線が人体を透過して、映し出される像をモニターで見ながらリアルタイムに検査や治療を行う事ができます。主なものは消化管透視検査、消化器、泌尿器、整形等の検査および治療を行います。消化管造影検査は、食道、胃、小腸、大腸の病気がないかどうかを調べます。
本院のX線TV装置
FPD(Flat Panel Detector)搭載型のデジタルX線TVシステムを導入してデジタル化されています。デジタルのメリットとして 様々な画像処理を施す事によって、医療被ばくを低減しながら高画質化が可能となり、診断能の向上に寄与しています。
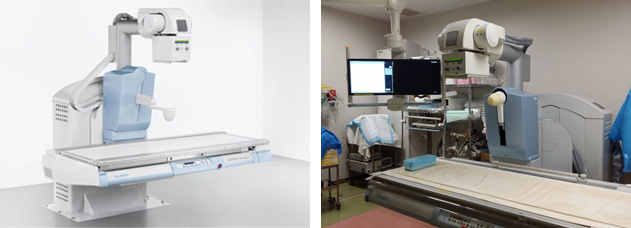
シーメンス AXIOM Luminos dRF
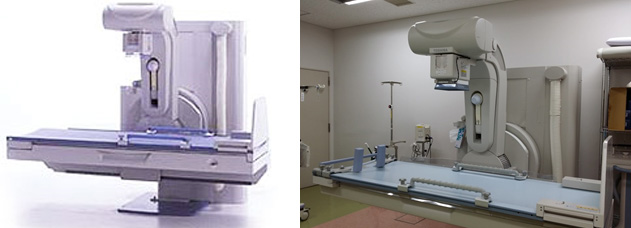
東芝 ZEXIRA
胃X線造影(胃バリウム)検査の受け方
バリウム検査を上手に受けるポイント
- 食事制限はしっかりと守る!
前日は20時以降又は21:00以降の食事制限があります。これは検査当日は胃の中を空っぽにするためです。 - 検査前処置
検査の前に上腕にブスコパンという薬を筋肉注射します。これは、胃の動き(ぜん動)を押さえるためのものです。心臓病、緑内障、前立腺肥大の方には使用できないので、申し出てください。 - バリウムをムセないように飲む
バリウムを飲む時にムセてしまい、大量に気管にバリウムが流入すると、肺炎をひきおこしたり、つまってしまう恐れがあります。飲む際には、普段以上に気をつけながら慌てずに飲んでください。 - 検査中はゲップをしない!!(最も苦痛ですが一番大事なことです!)
検査台に上がったら発泡剤を飲んでいただきます。これは、胃の中で発泡し胃を膨らませる薬です。胃を膨らませるのでゲップは当然出やすくなりますが、ゲップを出してしまうと写真でもわかるように胃が縮み、胃の粘膜の様子が全くわかりません。
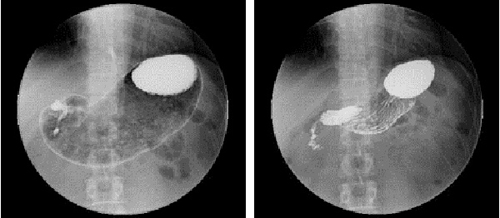
-
検査中は指示にあわせてなるべく早く動く!
- 検査中はバリウムを胃の粘膜へ付着させる(バリウムが付着していないと写真には写りません)ためにご自身でグルグル回っていただきます。もちろん粘膜に貼り付いたバリウムは時間と共にはがれますので、グルグル回って粘膜へ付着 → 撮影という繰り返しを胃の全体の撮影が終わるまでは何回も回らなければなりません。
- 撮影するときには「息を止めてください」という指示を出します。
- 検査中は回る方向・撮影する角度があり、「左向いてください」とか「右回りでうつぶせになって止まってください」など色々と指示を出します。
- 逆向きや逆回りすると胃の中のバリウムが反対に移動したり、十二指腸に流れてしまって余計に時間がかかったりうまく撮影ができませんので、指示があったら慌てず動くようにしてください。
- 検査時間は約10分ほどです。精密検査の場合は30分近くかかる場合もあります。
マンモグラフィ検査
マンモグラフィ検査(乳房X線検査)
マンモグラフィ検査は、他のX線検査と同じく乳房にX線をあてそのX線の吸収の差を画像にするものです。しかし、乳房は全体が柔らかく吸収差が少ないために乳房専用の撮影装置を使用し撮影します。マンモグラフィでは、ほかの検査では発見がむずかしい小さなしこりや早期のがんを抽出することも可能です。
▼マンモグラフィ
当院のマンモグラフィ装置
GEヘルスケアジャパン社製 Senographe Pristina Gen2
検査方法
上半身の着衣はすべて脱いでいただきます。乳房は左右片方ずつ装置の台にのせプラスチックの板で乳房をはさみ圧迫し、そのままの状態で撮影します。通常、2方向(『斜め横方向』と『上下縦方向』)撮影するため両乳房で4回撮影します。乳房の片方だけが気になる場合であっても、左右の比較をするために両乳房を撮影します。また、より効果的に病変を抽出するために追加撮影(拡大・スポット撮影)を行う場合もあります。乳房を圧迫している時間は数~数十秒ほどで、検査全体では10分程度です。個人差はありますが、圧迫の際には痛みを感じることがあります。
なぜ乳房を圧迫するの?
- 病変などが乳腺組織に重なって隠れないようにします。
- 乳房を固定することで体動による画像のボケを防ぎます。
- X線被ばく線量を減らす効果があります。
注意
X線被ばく線量は比較的少なく、自然界から受ける自然放射能と比べても決して多くはありませんが、妊娠中の方や妊娠の可能性のある方は検査前にお申し出ください。また、乳房を圧迫しますので授乳中の方や乳頭より分泌物のある方もお申し出ください。
その他 特殊検査
ステレオガイド下吸引式乳房組織生検(マンモトーム生検)
通常、悪性の可能性のある石灰化病変に対して行われます。マンモグラフィを撮り石灰化の位置を確認しながら生検用針を刺し入れ、目的とする石灰化周辺の組織を採取します。採取した組織は病理部で組織診断が行われます。検査は局所麻酔下で行われますが入院の必要はなく、検査時間も30分~1時間程です。
血管撮影検査
血管撮影とは
血管撮影とは、血管の状態や血液の流れを調べる為にカテーテルという細い管を腕や鼠径部の動脈から目的の血管まで通し、造影剤を血管に流して血管撮影を行います。血管の狭窄や腫瘍を栄養している血管を調べるのに有効です。
また、狭窄している血管を拡げたり、腫瘍を栄養している血管を塞栓したりする様々な治療を行うこともできます。CT・MRI・USなどの検査モダリティの進歩により診断目的の検査は減少しており、Interventional Radiology(以下IVR)の実施が多くなっています。
当院の装置
シーメンス AXIOM Artis dTA
IVRの例
- PCI(経皮的冠動脈形成術):狭窄した冠動脈をバルーンやステントにて拡げる治療
- TAE(肝動脈塞栓療法):腫瘍を栄養している肝動脈に抗癌剤を注入、さらに塞栓物質を注入し栄養動脈を閉塞し肝細胞癌を壊死に導く
- PTA(経皮的血管形成術):狭窄あるいは閉塞した血管を拡張させる
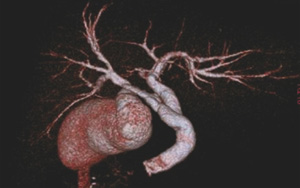
- ステントグラフト内挿術:腹部大動脈瘤の治療で動脈瘤の内側に人工血管にステントを合わせたものを配置し、動脈瘤を血流から遮断する。
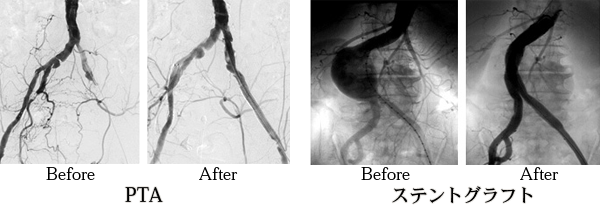
被ばく低減の取り組み
患者さんの皮膚障害などの放射線影響を防止するためには、患者さんの皮膚線量を把握するとともに、被曝低減のための有効な対策を講じて線量を抑制することが重要です。被ばく低減の取り組みとして全国循環器撮影研究会の施設認定取得に取り組み平成23年6月に認定されました。
核医学(RI)検査
核医学検査とは
核医学検査(RI検査)は検査の対象となる部位(臓器)に対して、適した放射性医薬品を選択し、投与することより、脳、甲状腺、肺、心臓、肝臓、腎臓、骨などいろいろな臓器を検査することができる副作用や苦痛の少ない検査方法です。
検査における放射線の影響
RI検査で使用する放射性医薬品はいずれも半減期(体から消失する時間)が早く、影響の少ないものが選ばれており、かつ使用量も少量です。また、患者さんの年齢・体格などによって、使用する放射性医薬品の量を厳密に調整し、検査に必要とするだけの量に定めているため、放射線の影響は最小限に抑えています。検査によって患者さんの得る利益のほうが放射線の影響よりもはるかに大きいと言えます。
検査の流れ
- 診察・説明
主治医が病気の診断に必要な検査を選びます。
検査の説明。 - 検査予約
予約日、注意点などの説明があります - 前処置
検査によっては検査前に絶食をしたり、下剤を飲んだりします。
服用中のお薬を検査終了まで一時中断することもあります。 - 放射性医薬品の注射
放射性医薬品を注射します。
検査によってはカプセルで服用する場合もあります。 - 撮影
カメラの下で安静にし、撮影します。撮影時間は検査によって異なりますが約20~60分です。 - 終了
検査によっては翌日も撮影する場合があります。
当日、または後日担当医から検査結果について説明があります
核医学検査装置
GEヘルスケアジャパン社製
Discovery NM830
核医学検査の種類
- 骨シンチグラフィ
癌が骨に転移してないか、骨折などしてないかを調べる検査です。
骨転移・疲労骨折など。 - ガリウムシンチグラフィ
悪性腫瘍が疑われたときや、高熱が長く続いて 炎症の場所が判らないときなどに行う検査です。
悪性リンパ腫・サルコイドーシス・不明熱の原因病巣検出など。 - 脳血流シンチグラフィ
脳の形態変化の前段階に起こる、脳の血流変化を調べることにより、 早期における脳の病気がわかる検査です。
脳血管障害・脳梗塞・認知症・てんかんなど。 - 甲状腺シンチグラフィ
甲状腺は、首のつけねにある蝶々のような形をした臓器でホルモンを作っています。この働きが低下していないか、亢進しすぎていないかを調べる検査です。
甲状腺機能低下症・バセドウ病など。 - 肺血流シンチグラフィ
胸痛がみられ、肺の血流を妨げる血栓の存在が疑われる場合に調べる検査です。
肺塞栓症・肺血流分布など。 - 心筋血流シンチグラフィ
心臓の筋肉の血流や心臓の動きに異常があるかを調べる検査です。
狭心症・心筋梗塞・先天性心疾患など。 - 腎シンチグラフィ
腎臓が尿を作る働きや形態などを調べる検査です。
閉塞性腎疾患・糸球体腎炎・分腎機能評価など。
主な検査
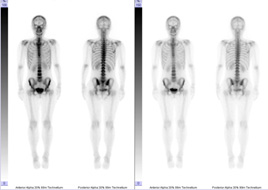
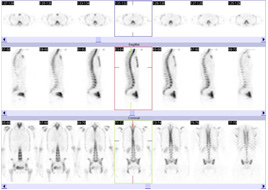
骨シンチグラフィ
骨に集まる性質をもつ放射性医薬品を注射し、2~3時間後に撮影します。全身の骨を撮影して、がんの骨転移、外傷等による微小骨折など、X線検査ではわかりにくい様々な骨の状態を詳しく調べることができる検査です。治療の前後に検査をして比較し治療の効果を見たり、疲労骨折や骨粗しょう症による骨折を早期に発見したりするのにも用いられます。
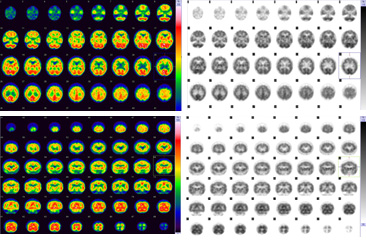
脳血流シンチグラフィ
脳の各部位における血流状態や脳の働きをみるための検査です。CTやMRIではとらえられない早期血流障害の検出、神経症状の責任病巣の検出、脳の機能評価に使われ、脳梗塞、てんかん、認知症などの病気に非常に有効な検査です。
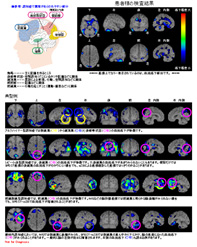
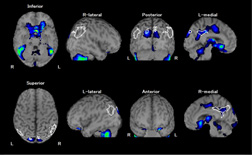
心筋血流シンチグラフィ
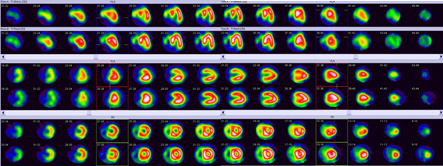
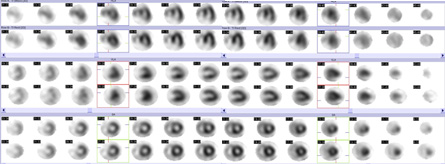
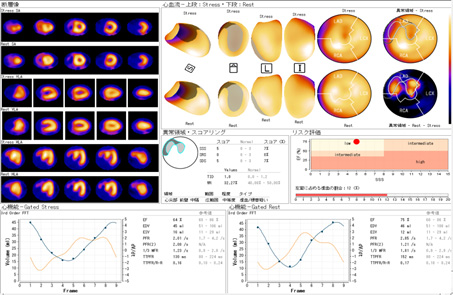
心臓は血液を全身に送るポンプの役目をしている大切な臓器です。その心臓の筋肉(心筋)の状態や動きを調べ、狭心症や心筋梗塞、心筋症などの病気の有無やその程度を診断します。治療計画を立てたり、入院の必要性を判断するのに役に立つ検査です。症状が起きる状態を調べるため、運動や薬で負荷をかけることもあります。
放射線治療
放射線治療とは
放射線治療は、がん細胞に放射線を照射して、死滅させる治療です。放射線治療は手術、抗がん剤と並ぶ、悪性腫瘍の治療で、がん治療の3本柱の1つです。近年の技術革新とともに治療装置や照射技術の進歩がなされ、治療効果も向上し、治療に対する副作用もかなり減っております。
放射線治療の特徴として、臓器の形態や機能を温存して治療することが可能で、主に頭頸部がん、子宮頸がん、肺がん、食道がん、前立腺がんなどで放射線による治療が用いられています。また、手術後、病巣部の再発を防ぐための術後照射(乳がん、食道がん、肺がん)や手術前に、がんをできるだけ小さくして手術をしやすくするための術前照射、また、骨転移による疼痛を和らげる、疼痛緩和照射などがあります。全身状態が良好な方であれば、外来通院での治療が可能です。
放射線治療の目的
- 根治的治療
がんを完全に治す目的で照射する場合です。放射線が効きやすいがんや小さながん病巣、手術で切除できない部位のがん治療として行われます。抗がん剤と併用して照射が行われる場合もあります。 - 緩和的治療
放射線によってがんを小さくしたり、骨転移による痛み、脳転移による神経症状、がん病巣による器官、血管、神経などの圧迫による症状などを除去し、癌の症状を和らげることができます。緩和ケアとして行い、QOL(生命、生活の質)が高めることが目的です。 - 術前照射
手術前の照射で、手術で取り残される可能性のあるがん細胞にあらかじめダメージを与えておく場合や、がんをできるだけ小さくして手術をしやすくするための照射です。 - 術後照射
手術で切除しきれずに残ったがん細胞に照射して、再発の可能性を低減させることが目的で行います。 - 予防的照射
他の治療法でがん治療を行った後に、将来的に転移しやすい部位に予防的に照射を行います。
放射線治療の方法
- 外部照射
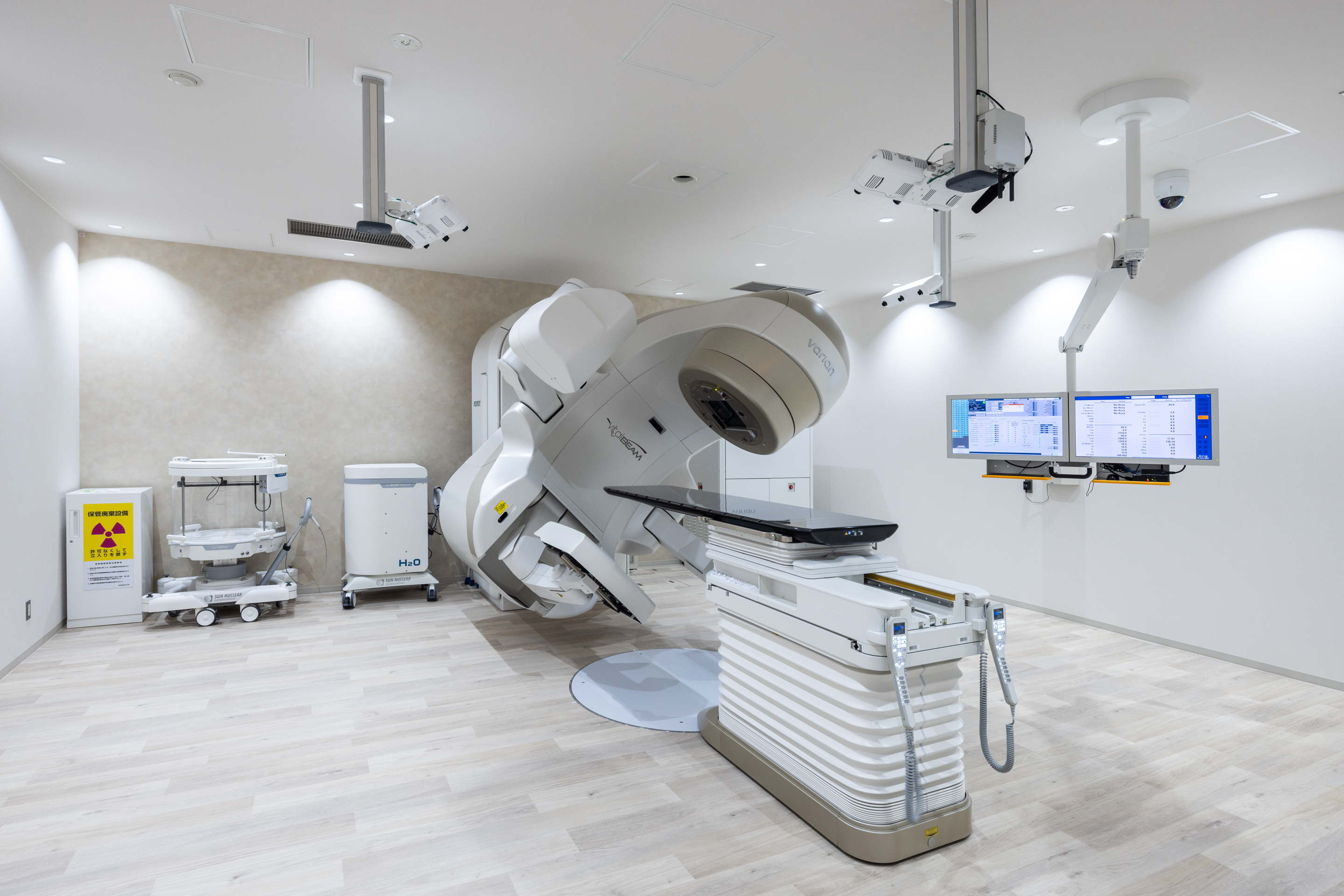
Varian社製 VitalBeam
体の外からがん病巣に放射線を照射する方法です。もっとも一般的な治療法で、医療用直線加速器(リニアック)という治療装置から発生させた高エネルギーエックス線や電子線を用いて照射します。3次元的に放射線を照射する場所を確認してコンピュータにより計算して、標的(がん病巣)に対してできるだけ均等に放射線が照射できるように計画を立てて、治療を行います。
放射線治療に携わるスタッフ
- 放射線腫瘍医 放射線治療の専門医です。関連した様々な診療科の医師からの情報をもとに、連携を取り合って病気の状態を把握します。次に診療所見や検査結果、画像診断を確認し、他のスタッフとともに最善の治療を提供すべく放射線治療の方針を決定します。治療期間中は定期的な診察を行い、病気の状態や副作用の有無を確認し、適切な対応、処置を行います。
- 放射線治療看護師 放射線治療についての説明を行い、治療開始前から治療終了まで、放射線治療をスムーズに進め、治療効果が高まるように患者さんをサポートします。治療中や治療後に起こりうるいくつかの副作用について説明をしたり、それらの副作用に対するアドバイス、ケアを行います。その他、治療中に直面する悩み、疑問点に関する解決の手助けを行います。
- 放射線治療技師 治療前に患者さんの状態を確認、把握し、放射線治療を行っていく際の体位や最適な照射方法を放射線腫瘍医とともに検討します。その後、作成した治療計画に沿って照射位置を照合、確認、決定し、正確に病巣部への放射線の照射を行います。また、日々安全な治療を担保するために、放射線治療品質管理士や医学物理士とともに、治療装置の点検、保守も行っています。
- 医療事務 放射線治療を受ける患者さんへの対応をします。待ち時間、あるいはスケジュールの調整、対応を行い、放射線治療の窓口となります。
診察日および治療日
| 月 | 火 | 水 | 木 | 金 | 土、日 |
|---|---|---|---|---|---|
| 非常勤医師 診療日 | - | 非常勤医師 診療日 | - | 非常勤医師 診療日 | - |
| 治療 | 治療 | 治療 | 治療 | 治療 | - |
土日、祝日はお休みです。
放射線治療の流れ
- 治療前の診察 放射線治療を受けるにあたって、まず放射線腫瘍医の診察を受けていただきます。ここで、放射線治療が適切な治療法であるかどうかを確認します。その後、放射線治療によって期待される治療効果や治療期間、副作用についての説明がなされます。
- 放射線治療計画 放射線を照射する位置や照射野(放射線を照射する範囲)を決定するためにCT撮影を行います。この際に、毎日放射線治療を行ううえでの体位を決定し、撮影を行います。毎日の治療の際にその位置がずれないように、必要に応じてマスクやシェルと呼ばれる専用の固定具を作成する場合もあります。その後、3次元治療計画装置と呼ばれるコンピュータによって、病巣部の正確な場所、照射する角度、放射線量、回数などを計算し、最も適した照射方法を決定します。
- 治療部位の位置確認、照合 照射する位置、角度を正確に決定するために、エックス線画像を撮影し、治療計画で作成された画像との照合を行い、正確な位置を決定します。実際の照射部位が決定しましたら、専用のマーカーを使用して、皮膚にポイントとなる印をマーキングします。
- 毎日の治療 マーキングした印に体を合わせ、放射線の照射を行います。一回の治療にかかる時間は、治療法によって変わりますが、通常の治療では10~15分程度で終了いたします。実際に放射線が照射されている時間は数分間です。照射のスケジュールは月曜日~金曜日までを基本といたします、総回数は病気の種類や照射部位によって異なります。
主な実績
| 年度 | 平成26年 | 平成27年 | 平成28年 |
|---|---|---|---|
| 新規患者人数 | 216 | 227 | 211 |
| 年度 | 平成26年 | 平成27年 | 平成28年 |
|---|---|---|---|
| 脳腫瘍 | 16 | 13 | 10 |
| 頭頸部がん | 14 | 5 | – |
| 咽頭がん | – | – | – |
| 喉頭がん | – | – | – |
| 肺がん | 2 | 7 | 4 |
| 食道がん | 8 | 5 | 7 |
| 乳がん | 106 | 101 | 112 |
| 子宮がん | 13 | 14 | 11 |
| 前立腺がん | 17 | 24 | 16 |
| 膀胱がん | 8 | 1 | 4 |
| 直腸・肛門がん | 9 | 6 | 6 |
| 転移性骨腫瘍 | 15 | 35 | 27 |
診療放射線技師有資格者数
放射線技術課では、15名の診療放射線技師が日々業務にあたっています。
診療放射線技師 有資格者 (重複あり)
| 認定資格 | 認定団体 | 取得者数(名) | ||
|---|---|---|---|---|
| 放射線技術課全般 | 診療放射線技師 | 国家資格(厚生労働省) | 15 | |
| 画像診断 | 乳腺 | マンモグラフィ技術認定技師 | 日本乳がん検診精度管理中央機構 | 3 |
| CT | X線CT認定技師 | 日本X線CT専門技師認定機構 | 4 | |
| AI認定技師 | (社)日本診療放射線技師会 | 1 | ||
| MRI | 磁気共鳴専門技術者 | 日本磁気共鳴専門技術者認定機構 | 1 | |
| 検診 | 胃がんX線検診読影認定技師 | 日本消化器がん検診精度管理評価機構 X線検診精度管理・評価委員会 | 2 | |
| 胃がんX線検診認定技師 | 日本消化器がん検診学会 胃がん検診専門技師認定委員会 | 1 | ||
| 血管撮影 | 血管撮影・インターベンション専門技師 | 日本血管撮影・インターベンション 専門診療放射線技師認定機構 | 1 | |
| 核医学 | 核医学認定技師 | 日本核医学専門技師認定機構 | 1 | |
| 放射線治療 | 放射線治療系 | 放射線治療専門放射線技師 | 日本放射線治療専門放射線技師認定機構 | 3 |
| 放射線治療品質管理士 | 放射線治療品質管理機構 | 3 | ||
| 医学物理士 | 医学物理士認定機構 | 1 | ||
| 管理 | 放射線系 | 第1種放射線取扱主任者 | 国家資格(文部科学省) | 3 |
| 機器系 | 放射線機器管理士 | (社)日本診療放射線技師会 | 1 | |
| 医療情報 | 医療情報技師 | 日本医療情報学会 | 1 | |
高額医療機器の共同利用について
高額医療機器の共同利用についての詳細はこちらをご確認ください。
→ 高額医療機器の共同利用について
放射線科担当医一覧
- 結城 健生ゆうき たけお
-
放射線科第二部長
専門分野
放射線診断、IVR
認定医・専門医等、資格
- 放射線診断専門医
- IVR専門医・指導医
- 下肢静脈瘤血管内焼灼術実施医
- 宮村 恵一みやむら けいいち
-
非常勤
専門分野
画像診断
出身大学(卒業年)
慶應義塾大学(1979年)
認定医・専門医等、資格
- 日本医学放射線学会研修指導者・診断専門医
- 日本超音波医学会専門医
- 肺がんCT検診認定医
学会
- 日本医学放射線学会
- 日本超音波医学会
- 日本IVR学会
- 日本磁気共鳴学会